بسیاری از افراد امروزه با انواع مشکلات پوستی دست و پنجه نرم میکنند. مشکلات پوستی به علت اینکه از طرف دیگران قابل رویت است در موارد زیادی متاسفانه باعث کاهش اعتماد به نفس افراد مبتلا به این بیماریها میگردد. مخصوصا افرادی که دارای مشکلات و بیماریهای مزمن پوستی هستند بیشتر از دیگران گوشهگیری را پیشه میکنند. همچنین شدت بیماری و علائم آن نیز در این امر بسیار تاثیر گذار است.
یکی از این بیماریهای پوستی، پسوریازیس نام دارد. پسوریازیس نیز مانند اگزما و درماتیت سبوره از بیماریهای پوستی مزمن به شمار میرود که تاکنون درمان قطعی برای آن کشف نشده و افراد مبتلا باید به صورت مداوم و طولانی از داروها و درمانهای اختصاصی تحت نظر پزشک بهره بجویند.
مزمن بودن پسوریازیس در بسیاری موارد سبب کلافگی افراد مبتلا به این بیماری میشود و این قضیه برای این افراد بسیار زجرآور است. اما واقعا درمان قطعی برای این بیماری وجود ندارد و باید تحت هر شرایطی از داروهای خوراکی و موضعی استفاده کرد.
بیماری پوستی پسوریازیس چیست؟
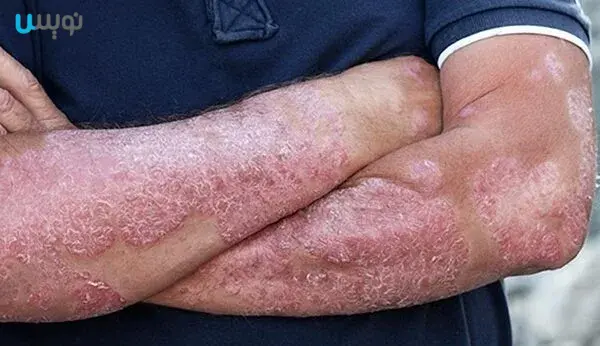
بیماری پوستی پسوریازیس از اختلال در سیستم ایمنی بدن شکل میگیرد. در واقع گلبولهای سفید که مسئول حفاظت و ایمنی عمومی بدن هستند به اشتباه سلولهای پوستی خودی را به عنوان عامل بیگانه تشخیص داده و شروع به از بین بردن آنها میکنند.
اما سلولهای پوستی هم به دفاع از خود برمیخیزند و شروع به تکثیر بیش از اندازه خود میکنند. در نتیجه پوست شما دچار قرمزی، خارش و نمای فلسی میگردد و به این ترتیب بیماری پسوریازیس شکل میگیرد.
نشانههای بیماری پسوریازیس
علائم بیماری پسوریازیس بر اساس نوع آن متفاوت است. اما یک سری از علائم به صورت شایعتری وجود دارد که شامل:
- نمای فلسی پوست
- قرمزی و سوزش ناحیه درگیر پسوریازیس
- ترک خوردن پوست بر اثر خشکی بیش از اندازه
- خارش
- برآمدگی ناخن (در پسوریازیس ناخن)
پسوریازیس چه قسمتی از بدن من را تحت تاثیر قرار می دهد؟

بثورات پسوریازیس میتواند در هر نقطه از پوست شما ظاهر شود. پسوریازیس در موارد زیر شایع است:
- آرنج و زانو.
- صورت و داخل دهان شما.
- پوست سر ناخن های دست و پا.
- اندام تناسلی.
- پایین کمر.
- کف دست و پا.
در بیشتر افراد، پسوریازیس ناحیه کوچکی از پوست آنها را می پوشاند. در موارد شدید، پلاکها به هم متصل میشوند و ناحیه بزرگی از بدن شما را میپوشانند.
انواع پسوریازیس
مانند بسیاری از بیماریها، پسوریازیس نیز انواع مختلفی دارد که ناحیه بروز، شدت و علائم هر کدام از آنها تا حدی متفاوت از دیگری است.
انواع پسوریازیس عبارتند از:
- پسوریازیس ناخن
- پسوریازیس پلاکی
- پسوریازیس گوتات
- آرتریت پسوریاتیک
- پسوریازیس معکوس
- پسوریازیس پوسچولار
- پسوریازیس پوست سر
- پسوریازیس اریترودرمی
در ادامه درباره شایعترین انواع پسوریازیس یعنی پلاکی و گوتات صحبت خواهیم کرد.
پسوریازیس پلاکی (Plaque Psoriasis)
نوع پلاکی پسوریازیس که به نام ولگاریس نیز شناخته میشود؛ شایعترین نوع این بیماری است که بیش از 80 درصد افراد مبتلا به بیماری پسوریازیس را پوشش میدهد. این بیماری همانطور که گفته شد از حمله لنفوسیتهای نوع T (از انواع گلبولهای سفید) به سلولهای سطح پوست شروع میشود و به تکثیر سولهای پوستی سبب قرمزی، خارش و پوسته پوسته شدن سطح پوست میگردد.
پسوریازیس گوتات (Guttate Psoriasis)
پسوریازیس گوتات از نظر شیوع، رتبه دوم این بیماری را داراست. این نوع پسوریازیس در درجه اول کودکان و به میزان کمتری بزرگسالان زیر 30 سال را درگیر میکند.
گوتات به طور معمول، با یک باکتری یا ویروس مرتبط بوده و علائم آن، حدود یک تا سه هفته پس از عفونت بروز پیدا میکند. ضایعات و آثار ناشی از آن، کوچکتر از 1 تا 10 میلیمتر، به رنگ صورتی، به شکل پولک و اشکی شکل بوده و با یک پوسته نازک پوشیده شده است.
درمان گوتات، تفاوت چندانی با درمان پسوریازیس پلاکی ندارد. اگر علت بروز هر دو عفونت باکتریایی باشد (یعنی شروع آن به صورت یک رویداد حاد اتفاق بیافتد) ممکن است پزشک برای کنترل علائم آنتیبیوتیک تجویز کند.
علائم پسوریازیس

علاوه بر پلاکهای پوستی یا بثورات پوستی، ممکن است علائمی داشته باشید که عبارتند از:
- خارش پوست.
- پوست ترک خورده و خشک.
- درد پوست.
- ناخن هایی که سوراخ، ترک خورده یا خرد شده اند.
- درد مفاصل.
- اگر پلاک خود را خراش دهید، می توانید پوست خود را بشکنید که میتواند منجر به عفونت شود.
عفونتها خطرناک هستند. اگر درد شدید، تورم و تب دارید، علائم عفونت دارید. اگر این علائم را دارید با پزشک تماس بگیرید.
عوامل تشدیدکننده بیماری پسوریازیس
برخی عوامل سبب تشدید این بیماری میشوند که فرد مبتلا باید تا حد امکان از این عوامل دوری کند. این عوامل عبارتند از:
- استرس و اضطراب
- خشکی پوست
- هوای سرد و خشک
- استعمال دخانیات
تشخیص بیماری پسوریازیس
در ابتدا باید به این نکته مهم اشاره کنم که باید از هرگونه تشخیص و درمان خودسرانه دوری کرد. علائم پسوریازیس میتواند مشابه دیگر بیماریهای پوستی مانند اگزما و درماتیت سبوره باشد. هر کدام از انواع پسوریازیس نیز درمان جداگانهای دارد که به تشخیص پزشک باید انجام گیرد.
یک متخصص پوست، پسوریازیس را پس از معاینه فیزیکی برای بررسی پوست و بررسی علائم شما تشخیص میدهد. آنها از شما سؤالاتی میپرسند که میتواند شامل موارد زیر باشد:
- آیا سابقه بیماری های پوستی در خانواده بیولوژیکی خود دارید؟
- اولین بار چه زمانی متوجه علائم شدید؟
- آیا برای درمان پوست خود از داروهای خانگی استفاده کرده اید؟
- آیا این اولین باری است که روی پوست خود شیوع بیماری دارید؟
- از چه نوع صابون یا شامپو استفاده میکنید؟
ظاهر پلاک پوستی منجر به تشخیص پسوریازیس میشود، اما علائم میتواند به سایر بیماریهای پوستی مشابه مرتبط باشد، بنابراین ممکن است ارائهدهنده شما آزمایش بیوپسی پوست را برای تأیید تشخیص شما ارائه دهد. در طول این آزمایش، ارائهدهنده شما نمونه کوچکی از بافت پوست را از پلاک پوست شما خارج میکند و آن را زیر میکروسکوپ بررسی میکند.
درمان پسوریازیس
چندین گزینه درمانی میتوانند علائم پسوریازیس را تسکین دهند. درمانهای رایج پسوریازیس عبارتند از:
- کرمهای استروئیدی
- مرطوب کنندههای پوست خشک.
- دارو برای کند کردن تولید سلولهای پوست (آنترالین).
- لوسیونها یا شامپوهای دارویی.
- پماد ویتامین D3.
- ویتامین A یا کرم های رتینوئید.
کرم یا پماد ممکن است برای بهبود بثورات در نواحی کوچک پوست شما کافی باشد. اگر بثورات شما نواحی بزرگتری را تحت تأثیر قرار میدهد، یا اگر درد مفاصل نیز دارید، به درمانهای دیگری نیاز خواهید داشت. درد مفاصل ممکن است نشانهای از ابتلا به آرتریت باشد. پزشک شما در مورد یک برنامه درمانی بر اساس موارد زیر تصمیم میگیرد:
- شدت بثورات
- جایی که بثورات روی بدن شماست
- سن شما
- سلامت کلی شما
اگر علائم پسوریازیس شما پس از درمان بهبود نیافت، یا اگر نواحی زیادی درگیری دارید (10 درصد پوست یا بیشتر)، متخصص ممکن است درمانهای زیر را توصیه کند:
- نور درمانی: چراغهای LED در طول موجهای خاص میتوانند التهاب پوست را کاهش دهند و به کاهش سرعت تولید سلولهای پوست کمک کنند.
- PUVA: این درمان دارویی به نام پسورالن را با قرار گرفتن در معرض نوع خاصی از اشعه ماوراء بنفش ترکیب میکند. رتینوئیدها: این داروهای مرتبط با ویتامین A میتوانند به علائم پسوریازیس شما کمک کنند اما ممکن است عوارض جانبی از جمله نقص مادرزادی ایجاد کنند.
- درمانهای ایمنی: داروهای جدیدتر ایمنی درمانی (بیولوژیکها و مهارکنندههای مولکول کوچک) با مسدود کردن سیستم ایمنی بدن شما کار میکنند، بنابراین نمیتوانند واکنش خودایمنی ایجاد کنند.
- متوترکسات: متخصصان این دارو را برای موارد شدید پسوریازیس توصیه میکنند. ممکن است باعث بیماری کبد شود. اگر آن را مصرف کنید، ارائه دهنده شما پیشرفت شما را با آزمایش خون کنترل میکند. ممکن است برای بررسی سلامت کبد خود به بیوپسی دورهای کبد نیاز داشته باشید.
- سیکلوسپورین: این دارو میتواند به پسوریازیس شدید کمک کند اما ممکن است باعث فشار خون بالا و آسیب کلیه شود. قبل از شروع درمان، با پزشک خود در مورد عوارض جانبی صحبت کنید و برای جلوگیری از تداخل دارویی، داروها یا مکملهایی را که در حال حاضر مصرف میکنید ذکر کنید.
جمع بندی
پسوریازیس، یک بیماری خارش پوست، میتواند در طول زندگی شما ظاهر شود و از بین برود. این مربوط به یک پاسخ ایمنی بیش فعال است و مسری نیست. اگر تغییرات پوستی دارید که از بین نمیروند، با پزشک و متخصص صحبت کنید. درمانی برای پسوریازیس وجود ندارد، اما درمان پسوریازیس میتواند علائم را بهبود بخشد. پزشک شما ممکن است یک کرم یا مرطوب کننده خاص یا دارو تجویز کند. اگر کرمها یا داروها مؤثر نباشند، سایر روشهای درمانی در دسترس هستند. حفظ سلامت کلی شما نیز به بهبود علائم کمک میکند.
سئوالات متداول
لزوما نه. طبق تحقیقات انجام شده، به طور میانگین از هر 10 نفر، 1 نفر در ساختار ژنوم خود، دارای ژنهای دخیلی در ایجاد بیماری پسوریازیس است. اما فقط 2 درصد از جمعیت کره زمین به این بیماری مبتلا هستند. نمیتوان گفت که هر کسی که به پسوریازیس مبتلا میشود به صورت ژنتیکی مستعد بوده است، اما بررسیها نشان میدهد کسانی که والدین آنها به پسوریازیس مبتلا بودهاند، بیش از سایر افراد احتمال ابتلا به پسوریازیس در آنها وجود دارد.
افراد در هر سن، جنس و نژاد ممکن است به پسوریازیس مبتلا شوند. پسوریازیس میلیونها نفر را تحت تاثیر قرار میدهد. بیش از 3 درصد از جمعیت ایالات متحده به پسوریازیس مبتلا هستند.
پسوریازیس و اگزما دو بیماری پوستی متفاوت هستند. هر دو بیماری علائم مشابهی مانند تغییر رنگ پوست، بثورات و خارش ایجاد میکنند. پلاکهای پسوریازیس باعث ایجاد مناطقی از پوست ضخیم میشوند که با فلس پوشانده شده است. اگزما باعث ایجاد بثورات پوستی خشک و ناهموار میشود. اگزما همچنین معمولاً باعث خارش شدیدتر از پسوریازیس میشود.
نه، پسوریازیس مسری نیست. شما نمیتوانید با تماس با بثورات پوستی پسوریازیس شخص دیگری به پسوریازیس مبتلا شوید.
تشدید علائم پسوریازیس میتواند از چند هفته تا چند ماه طول بکشد. پزشک شما میتواند با مصرف برخی داروها، بهبودی پوست شما را تسریع بخشد. پس از برطرف شدن علائم، پسوریازیس در حال بهبودی است. این بدان معنی است که ممکن است در آینده علائم دیگری را تجربه کنید. جدول زمانی بهبودی شما ممکن است چند ماه تا چند سال طول بکشد. اگر متوجه شدید علائم شما هنگام تماس با محرکهای خاصی تشدید میشوند، اجتناب از این محرکها منجر به بهبودی طولانی میشود.
راهی برای پیشگیری کامل از پسوریازیس وجود ندارد. شما میتوانید با پیروی از درمان خود، داشتن یک سبک زندگی سالم، مراقبت خوب از پوست خود و اجتناب از محرکهایی که میتواند باعث شیوع علائم شود، خطر خود را کاهش دهید.
هیچ درمانی برای پسوریازیس وجود ندارد. پسوریازیس یک بیماری مزمن است، به این معنی که علائم ممکن است در طول زندگی شما ظاهر شوند و از بین بروند. درمان میتواند علائم را تسکین دهد تا بتوانید بهترین ظاهر و احساس خود را داشته باشید.
چگونه میتوانم از شیوع بیماری جلوگیری کنم و علائم را مدیریت کنم؟ چه دارویی برای من بهتر عمل خواهد کرد؟ برای بهبود علائمم چه کار دیگری باید انجام دهم؟ اگر کرمها کار نکنند، گزینههای من چیست؟ آیا پسوریازیس هرگز از بین خواهد رفت؟










0 Comments